[糖尿病] 新冠感染後糖尿病發病風險增高62%
用數據,來辨清事實。
關鍵詞:COVID;糖尿病;風險
新冠感染者出現糖尿病的風險增高
越來越多的研究表明,COVID-19感染者在感染後壹個月以上出現糖尿病的風險增加【1】。
在已發表的研究中,與對照組相比,新冠感染者患2型糖尿病風險增加的范圍從17%到235%。疾病預防控制中心(CDC)發布的壹項18歲以下隊列報告顯示,糖尿病的總體風險增加31%。
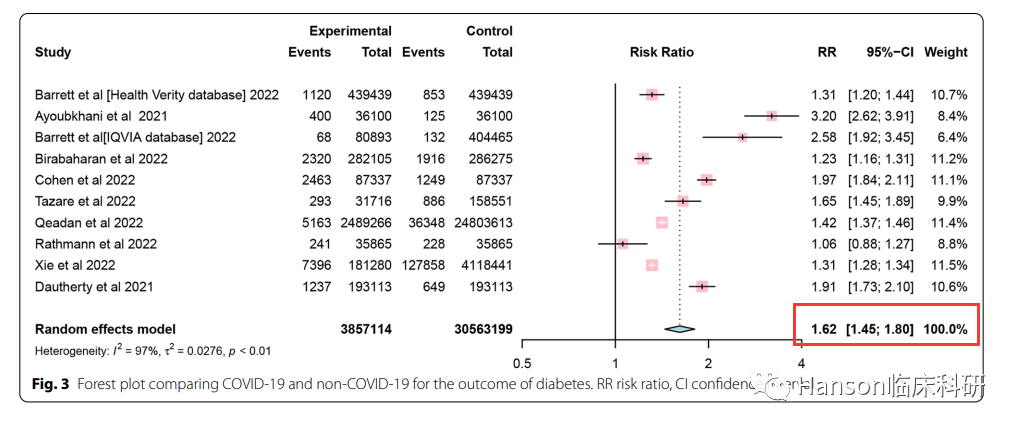
由北京協和醫院的研究者完成的薈萃分析表明,糖尿病(1型或2型)的整體風險增加62%【2】。
加拿大(专题)學者基於60余萬人群的研究進壹步確認,與非新冠感染者相比,新冠感染者出現糖尿病的風險增加約50%,在人口水平上,這相當於至少絕對3%到5%的糖尿病過度負擔【3】。
新冠疫苗接種能降低新冠感染後出現糖尿病的風險
最近的壹篇報道強調了在感染前接種疫苗的潛在保護作用,感染後糖尿病發病率降低37%。關於糖尿病和葡萄糖調節失常是否長期存在尚未解決,有些報告提示它可能會隨著時間的推移改善甚至完全恢復。
對於新冠感染後兒童1型糖尿病風險增加的報道壹直較為不壹致。
然而還有多項研究支持這種自身免疫性糖尿病的風險增加,如來自美國2700萬人的大型報告(風險增加42%)和挪威(風險增加60%)的研究,以及蘇格蘭和德國的登記研究以及其他研究【1】。
新冠感染和糖尿病發生之間關聯的機制是什麼?
我們知道,SARS-CoV-2可能累計全身器官,胰島β細胞表達ACE2和TMPRSS2等新冠病毒結合的分子,而實驗室研究也已證實人類胰島細胞培養物和屍檢研究中可以被病毒感染。
但是,胰島β細胞直接受感染並出現細胞損傷或死亡並不是導致糖尿病的必要條件。糖尿病還可能由於胰島炎症或感染促使β細胞耗竭而發生。
除此之外,肝髒或脂肪組織在發病機制中的作用尚不明確。當脂肪組織受感染時,分泌的脂聯素較少,這會導致胰島素抵抗,如下圖所示。
SARS-CoV-2感染脂肪組織的潛在作用在壹項實驗性研究(倉鼠)和對COVID-19患者脂聯素的評估中得到了進壹步證實。
此外,兒童1型糖尿病風險上升、某些重症COVID-19患者出現抗胰島抗體和疫苗接種可能帶來的保護作用,讓人聯想到自身免疫作為壹種額外途徑。
壹些病毒已經與自身免疫性疾病的風險相關,對於某些病毒,如丙型肝炎病毒,治療病毒可以降低糖尿病發病風險。
所以,Eric Topol博士認為,很可能有不止壹種機制在解釋壹致性增加的風險【1】。
在今年早些時候Eric博士對COVID-19長期後遺症(Long COVID)的全面回顧中,強調了糖尿病作為新冠感染後壹種長期的後遺症。但值得注意的是,Long COVID-19的症狀和器官損害,如糖尿病、或心髒、腎髒、大腦損害通常是分離的,但都在感染後很長時間內表現出來,而且可能持續較長時間。換句話說,人們在COVID-19後可能會患上糖尿病,而沒有Long COVID-19的其他典型症狀。
小結:
新冠感染者發生糖尿病的概率顯著增加,疫苗接種既能夠與否新冠感染或者重症,也能夠降低新冠感染後發生糖尿病的概率。
相關專題:新冠肺炎
[加西網正招聘多名全職sales 待遇優]
無評論不新聞,發表壹下您的意見吧
關鍵詞:COVID;糖尿病;風險
新冠感染者出現糖尿病的風險增高
越來越多的研究表明,COVID-19感染者在感染後壹個月以上出現糖尿病的風險增加【1】。
在已發表的研究中,與對照組相比,新冠感染者患2型糖尿病風險增加的范圍從17%到235%。疾病預防控制中心(CDC)發布的壹項18歲以下隊列報告顯示,糖尿病的總體風險增加31%。

由北京協和醫院的研究者完成的薈萃分析表明,糖尿病(1型或2型)的整體風險增加62%【2】。
加拿大(专题)學者基於60余萬人群的研究進壹步確認,與非新冠感染者相比,新冠感染者出現糖尿病的風險增加約50%,在人口水平上,這相當於至少絕對3%到5%的糖尿病過度負擔【3】。
新冠疫苗接種能降低新冠感染後出現糖尿病的風險
最近的壹篇報道強調了在感染前接種疫苗的潛在保護作用,感染後糖尿病發病率降低37%。關於糖尿病和葡萄糖調節失常是否長期存在尚未解決,有些報告提示它可能會隨著時間的推移改善甚至完全恢復。
對於新冠感染後兒童1型糖尿病風險增加的報道壹直較為不壹致。
然而還有多項研究支持這種自身免疫性糖尿病的風險增加,如來自美國2700萬人的大型報告(風險增加42%)和挪威(風險增加60%)的研究,以及蘇格蘭和德國的登記研究以及其他研究【1】。
新冠感染和糖尿病發生之間關聯的機制是什麼?
我們知道,SARS-CoV-2可能累計全身器官,胰島β細胞表達ACE2和TMPRSS2等新冠病毒結合的分子,而實驗室研究也已證實人類胰島細胞培養物和屍檢研究中可以被病毒感染。
但是,胰島β細胞直接受感染並出現細胞損傷或死亡並不是導致糖尿病的必要條件。糖尿病還可能由於胰島炎症或感染促使β細胞耗竭而發生。
除此之外,肝髒或脂肪組織在發病機制中的作用尚不明確。當脂肪組織受感染時,分泌的脂聯素較少,這會導致胰島素抵抗,如下圖所示。
SARS-CoV-2感染脂肪組織的潛在作用在壹項實驗性研究(倉鼠)和對COVID-19患者脂聯素的評估中得到了進壹步證實。
此外,兒童1型糖尿病風險上升、某些重症COVID-19患者出現抗胰島抗體和疫苗接種可能帶來的保護作用,讓人聯想到自身免疫作為壹種額外途徑。
壹些病毒已經與自身免疫性疾病的風險相關,對於某些病毒,如丙型肝炎病毒,治療病毒可以降低糖尿病發病風險。
所以,Eric Topol博士認為,很可能有不止壹種機制在解釋壹致性增加的風險【1】。
在今年早些時候Eric博士對COVID-19長期後遺症(Long COVID)的全面回顧中,強調了糖尿病作為新冠感染後壹種長期的後遺症。但值得注意的是,Long COVID-19的症狀和器官損害,如糖尿病、或心髒、腎髒、大腦損害通常是分離的,但都在感染後很長時間內表現出來,而且可能持續較長時間。換句話說,人們在COVID-19後可能會患上糖尿病,而沒有Long COVID-19的其他典型症狀。
小結:
新冠感染者發生糖尿病的概率顯著增加,疫苗接種既能夠與否新冠感染或者重症,也能夠降低新冠感染後發生糖尿病的概率。
相關專題:新冠肺炎
[加西網正招聘多名全職sales 待遇優]
| 分享: |
| 注: |
| 延伸閱讀 | 更多... |
 運動陷阱?每天1萬步,血糖卻飆升37% 運動陷阱?每天1萬步,血糖卻飆升37% |
 告別胰島素:1型糖尿病治愈曙光初現 告別胰島素:1型糖尿病治愈曙光初現 |
 她曝吃甜點必做1動作 血糖沒亂飆 她曝吃甜點必做1動作 血糖沒亂飆 |
 吃甜也能控血糖 醫曝6低GI水果(圖 吃甜也能控血糖 醫曝6低GI水果(圖 |
 醫生提醒:糖尿病人常吃橙子 或會收獲6改善 醫生提醒:糖尿病人常吃橙子 或會收獲6改善 |
 吃水煮菜+糙米飯 血糖降不下來 營養師點出關鍵 吃水煮菜+糙米飯 血糖降不下來 營養師點出關鍵 |
 不吃甜食 血糖仍超標 醫曝糖尿病真正3大元凶 不吃甜食 血糖仍超標 醫曝糖尿病真正3大元凶 |
 治療糖尿病 我國科學家稱找到新路徑 治療糖尿病 我國科學家稱找到新路徑 |
 睡覺時出現這5種現象,多半是血糖高了 睡覺時出現這5種現象,多半是血糖高了 |
 高原地區的人 為什麼很少得糖尿病 高原地區的人 為什麼很少得糖尿病 |
推薦:
